鼠径ヘルニア
鼠径ヘルニアについて
鼠径ヘルニアは子供の病気と思われがちですが、むしろ成人に多く、手術以外では治療方法がありません。
短期入院が可能な新しい手術方法が普及してきており、積極的に治療した方が良い病気です。当院では最も優れた手術を行っていますので、お気軽にご相談ください。
鼠径ヘルニアとは?
人間の体は、基本的には全身が筋肉、皮膚で覆われています。しかし鼠径部(足の付け根の部分)の筋肉に穴が開いている部分があり、それを鼠径管といいます。
その中を、男性では精索(睾丸と尿道をつないでいる管です)、女性では子宮円索が通っています。普通はその周囲の筋肉がしっかりしているので、お腹の中にあるはずの小腸などの一部が鼠径管を通って出てしまうことはありません。
しかし、鼠径管が先天的に大きい場合、または筋肉が弱ってきた場合には、お腹の中にあるはずの小腸などの一部が皮膚の下に脱出てしまい(別名、脱腸といわれるゆえんです)、足の付け根が膨らんでしまいます。
タイヤの弱くなった部分から、内部のチューブが脱出してくるのに似ています。
鼠径ヘルニアの症状は?
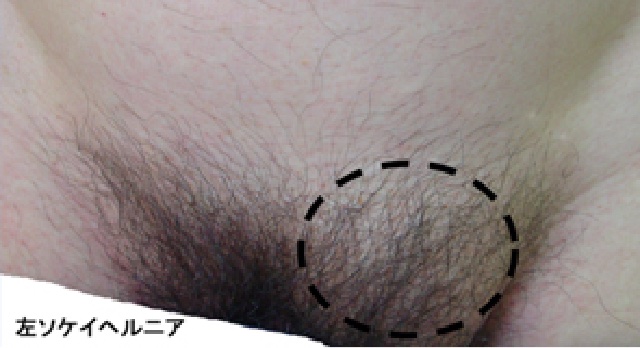
立った時とかお腹に力を入れた時に、鼠径部の皮膚の下に柔らかい腫れができます。
普通は指で押さえると引っ込みます。鼠径部に何か出てくる感じがあり、小腸などの臓器が出てくると不快感や痛みを伴ってきます。
この腫れが急に硬くなったり、押さえても引っ込まなくなることがあり、お腹が痛くなったり吐いたりします。
これをヘルニアの嵌頓(カントン)といい、急いで手術をしなければ命にかかわることになります。
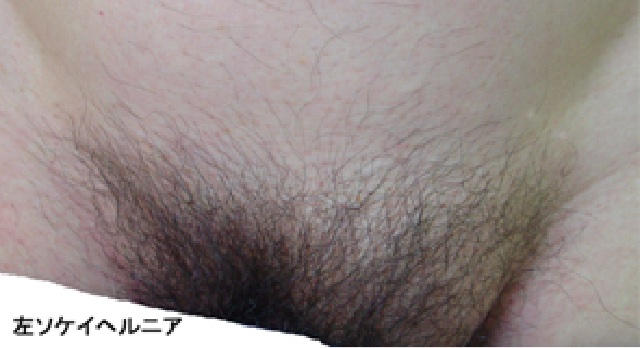
鼠径ヘルニアになる原因と種類
お腹に力を入れた時に鼠径管の入り口の筋肉が緩んでできた隙間(男性の場合は胎生期の時は睾丸は体内にありますが、出生時には陰嚢に降りています。
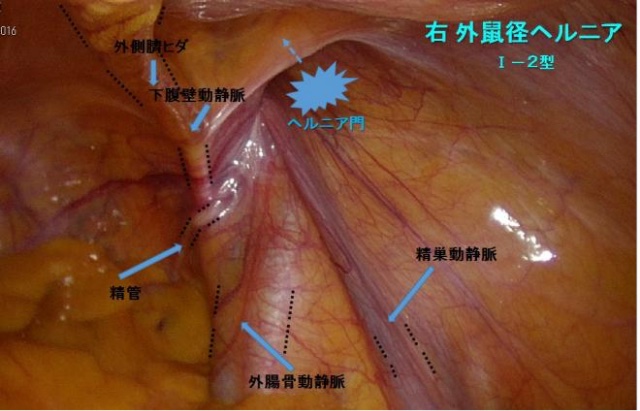
この際の体内から体表に出ていくときの孔)から出て鼠径管を通り脱出するようになった場合を外鼠径ヘルニア(間接型)といいます。
年をとってきて筋肉が衰えてくると腹壁に弱い場所ができ(もともと他の部位に比べて筋肉が薄い場所(筋恥骨孔)、ここから鼠径管の中に直接に脱出する場合を内鼠径ヘルニア(直接型)といいます。
外観は外鼠径ヘルニアと変わりません。また両方の合併する外鼠径・内鼠径ヘルニア合併型もあります。鼠径部の下方の大腿部の筋肉が弱くなって膨らみが発生するヘルニアを大腿ヘルニアといいます。
大腿へルニアは痩せた高齢の女性に多いのが特徴です。大腿ヘルニアもソケイヘルニアと同様の手術を行います。
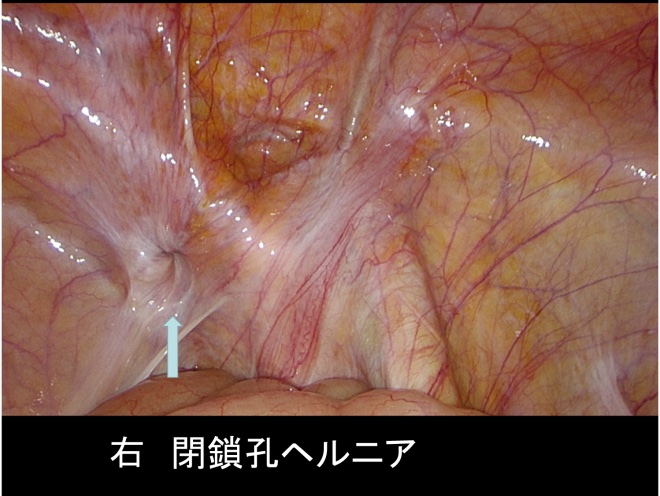
鼠径ヘルニア、大腿ヘルニアと異なり鼠径部に殆ど腫大を認めず、大腿内側に放散する圧痛、しびれ感などを主徴とする閉鎖孔ヘルニアもあり、特殊な手術を行います。
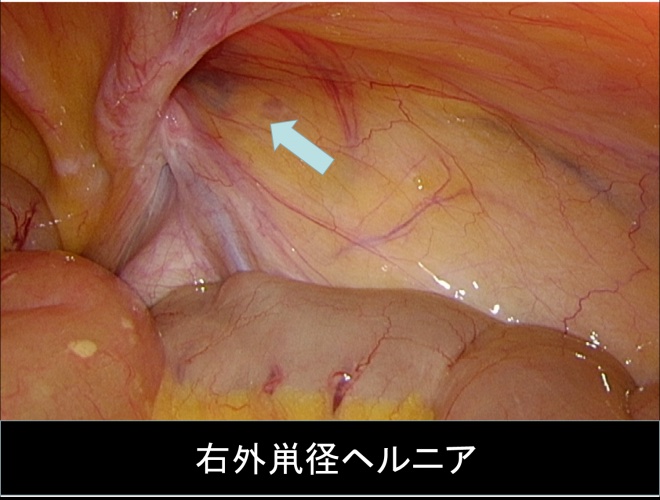
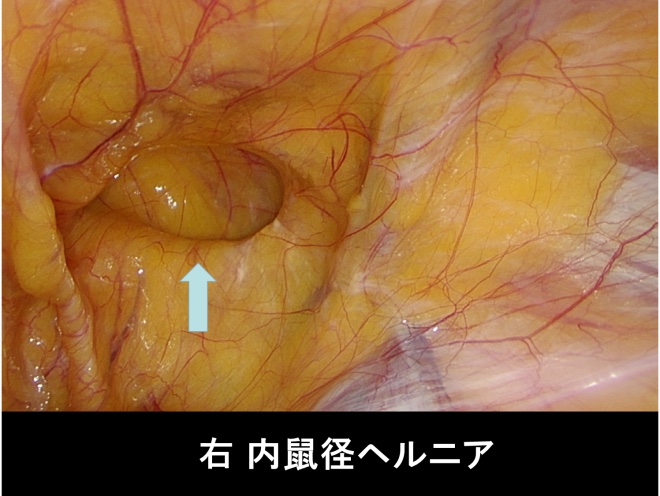

鼠径ヘルニアになりやすい人
鼠径ヘルニアは、乳幼児の場合はほとんど先天的なものですが、成人の場合は加齢により身体の組織が弱くなることが原因で、特に40代以上の男性に多く起こる傾向があります。
鼠径ヘルニア患者の80%以上が男性ですが、これは鼠径管のサイズが男性のほうが大きく、比較的腸が脱出しやすいためと考えられています。40代以上では、鼠径ヘルニアの発生に職業が関係しているとことが指摘されており、腹圧のかかる製造業や立ち仕事に従事する人に多く見られます。便秘症、肥満、前立腺肥大の人、咳をよくする人、妊婦も注意が必要です。
日本での年間の受診者は15万人程度ですが、実際に悩んでいても受診していない人も多数いると推定されます。
大腿ヘルニア、閉鎖孔ヘルニアになりやすい人
高齢の女性に、また痩せた方に多く発症します。
肥満の既往があり急激に痩せてきた場合に脂肪が抜けて穴(大腿輪、閉鎖管)が生じヘルニアが発生します。
通常狭い穴を腸管が脱出するので腸閉鎖となり、腹痛、嘔吐を主症状とし緊急手術となる場合が多くあります。
鼠径ヘルニアの治療方法について
基本的にはヘルニアは手術をしないと治りません。
- 薬で治療することもできません。
- いったん出来てしまったヘルニアは体を鍛えるトレーニングをしても治りません。
- ヘルニアバンドで外から押さえ込む方法もありますが、不適当な圧迫が腹腔内臓器の損傷につながることもあり、一般的には勧められません。
手術方法について
1. 従来法
現代の鼠径ヘルニア手術が確立されたのは、1884年にイタリアのEdoardo Bassiniが考案した手術方法が報告された以降です。
以後少しずつ工夫、発展がなされて現在にいたります。鼠径管の入り口を縫い縮め、腹壁の筋肉や筋膜を縫い合わせて補強します。
Bassini法(バッシーニ法)やFerguson法、Shouldice法、Mercy法、McVay法、Iliopubic tract repair法などが行われてきました。
しかしながら、これらの方法は縫い合わせた部分に「つっぱり」が生じて術後の痛みや、つっぱりの部分が裂けて再発の原因になることがあります。
術後の2~3日は安静にして、5~7日の入院が必要です。現在、当院ではほとんど行われなくなった方法です。
【従来法を行う場合】
- ヘルニア嵌頓手術を行い、腸管切除を同時に行った場合(感染の危険性が危惧されますので、人工のメッシュは使えません)
- 出産予定のある女性(Mercy法)
2. メッシュ・プラグ法
現在、本邦で最も多く行われている方法です。1993年、米国の Dr Rutkow らによって考案された手術方法です。傘状のプラグ(栓)である人工補強材(ポリプロピレン製メッシュ)を、小腸などが出てくる筋膜の弱い部分に入れて補強する方法する。
本邦では術後の「つっぱり」をなくす目的にて1995年以降行われてきました。
New JerseyのThe Hernia CenterにてDr Rutkowらの研修後、当院でも300例以上の症例を経験しました。手術時間も20~30分と短時間ですみます。
しかしながら長期の経過観察からみると違和感などの不定愁訴や再発が散見されます。
現在、当院ではほとんど行われなくなった方法です。
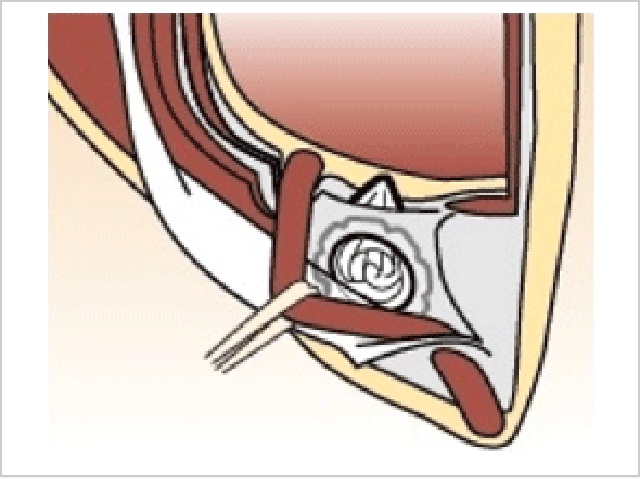

3. リヒテンシュタイン法(Lichtenstein Repair)
1989年に米国のIrving Lichtensteinによって考案された手術方法で、米国においては現在最も多く行われている手術方法ですが、徐々に他の手術方法に移行しています。
当院においては、前立腺手術などを行っていて腹膜の前面を十分に剥離できない場合、また再発ヘルニアにて術野が十分に露出できない場合に限って行っています。
外側からソケイ部全体をポリプロピレン製メッシュシートで覆い、縫い付ける方法です。
壁の修理に例えると、壁の穴に対して外壁を修復剤にて塗り固めて補修する方法に似ています。


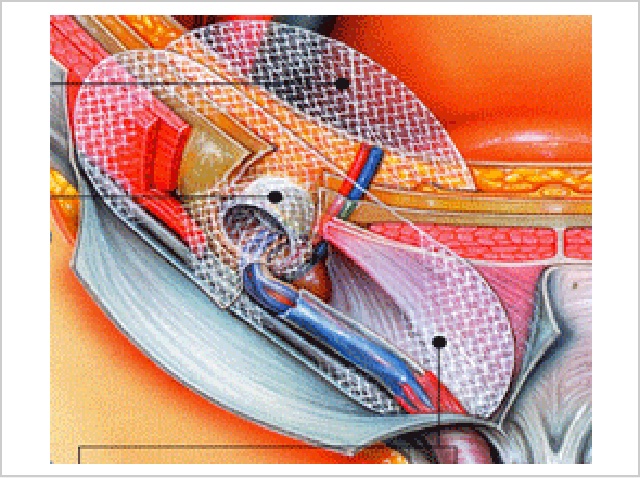
4. PHS法(PROLENE Hernia System Repair)
1999年に米国のDr Gilbertらによって考案された手術方法です。
二層の膜とコネクターによって形成された一体型のメッシュにて修復します。
前面の層はリヒテンシュタイン法、コネクター部がプラグ法、後面の層は腹膜前の修復の役割を果たすと唱っています。
当院では、内ソケイヘルニアを対象に行ってきました。
手術時間は40~50分程度です。術者が不慣れな場合には、腹膜前の後面の層の展開が不十分になる可能性があります。

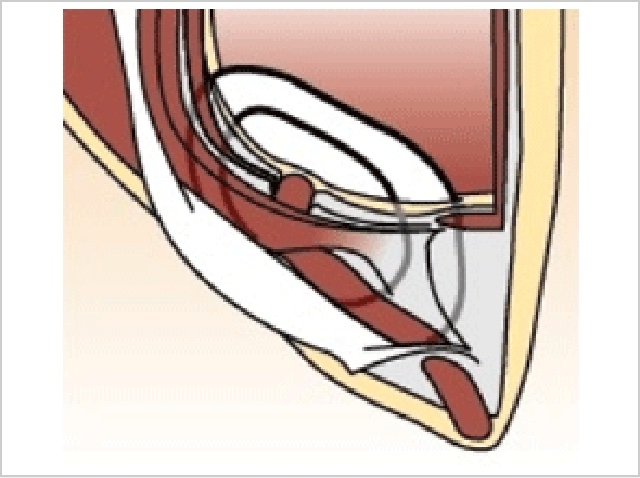
5. クーゲル法(Kugel Patch Repair)
1999年に米国のDr Kugelによって考案された手術方法です。
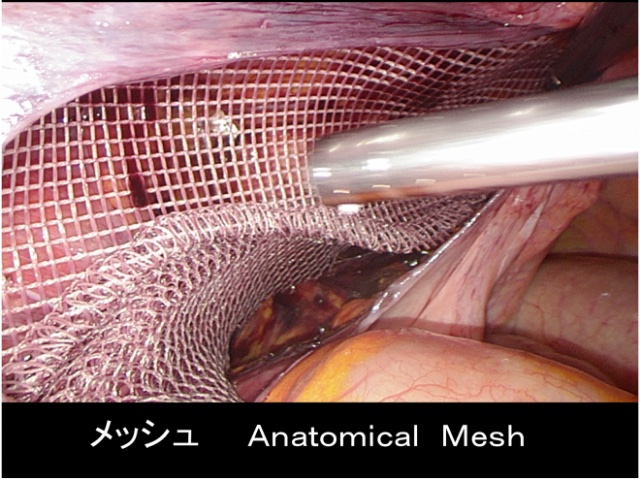
形状記憶リングが装着された二重の人工補強剤(ポリプロピレン製メッシュ)を用いて腹膜のすぐ外側を広く覆い、鼠径部の弱い部分全体を一度に補強して腸などが出てくるのを防ぎます。
他の手術方法と比べ皮膚切開位置がやや高くなり、アプローチも後方より入る点で他の手術法と大きく異なります。手術時間は40~50分で手術手技にやや熟練を要する方法です。

6. ダイレクト・クーゲル法(Direct Kugel Patch Repair)
米国のDAVOL社とDr Kugelらによって考案された手術方法です。
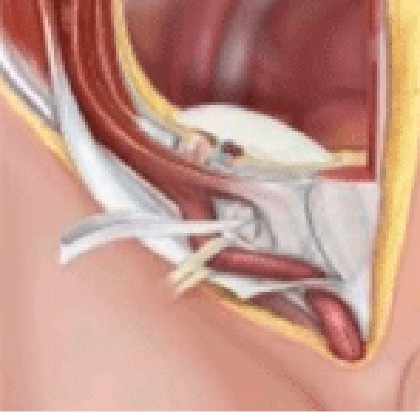
現在、最も注目されている手術方法で、2006年4月より当院ではほとんどの症例で行われている方法です。
形状記憶リングに縁取られ、中央にストラップの付いた直径12.0×8.0cmの楕円形の人工補強材(ポリプロピレン製メッシュ)で腹膜のすぐ外側を広く覆い、鼠径部の弱い部分の全体を一度に補強して腸などが出てくるのを防ぎます。
形状記憶リングによりパッチは確実に腹膜前腔で展開します。外鼠径ヘルニア、内鼠径ヘルニア、大腿ヘルニアを同時に対応できる方法であり、将来的な新しいヘルニアの発生を予防するという大きな利点も有しています。
また最小限の固定により術後の痛みや神経痛のリスクも軽減されます。
手術時間は40~50分。やや熟練を要します。自験例は1300例を超え、再発例は極めて少なく良好な成績を収めています。

【ダイレクトクーゲル法の特長と利点】
腹膜前腔でパッチを伸展して、腹圧に対する耐久性に優れている。
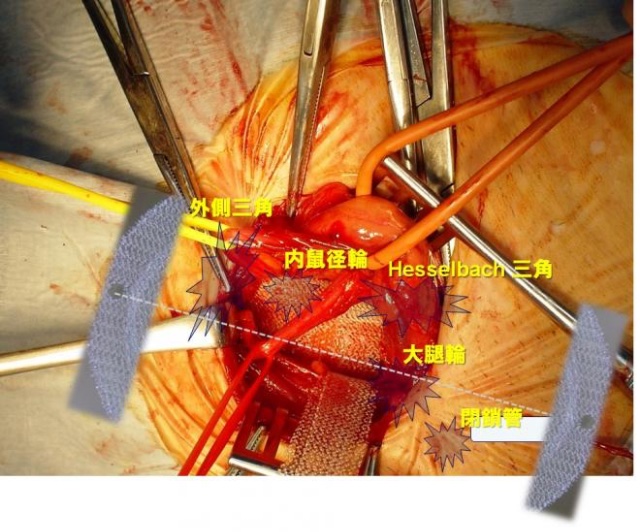
ヘルニアの起こりうる部位(Hesselbach三角、内鼠径輪、大腿輪、閉鎖孔、外側三角)を同時にカバー、補強ができ、さまざまなタイプの鼠径ヘルニアの再発を予防できる。
【ダイレクトクーゲル法に用いる形状記憶メッシュ】
形状記憶リングにより、折り曲げて挿入しても瞬時に広がり、従来のメッシュの欠点であった縮んだりすることがなく、腹膜前腔でパッチが確実に伸張します。また、ズレを生じることもありません。
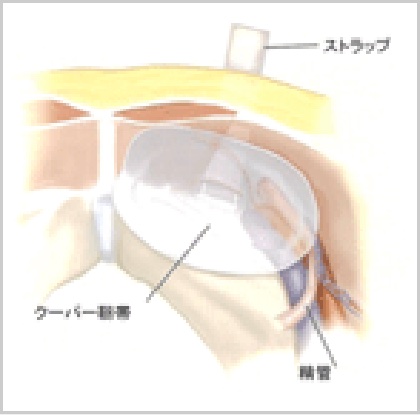
【ポジショニングストラップ】
鼠径管後壁に対して、パッチをフラットに展開する上で役立ちます。固定することによりズレの生じを防ぎ、また固定数が最小限で済み術後の疼痛予防には最適です。


ダイレクト・クーゲル法が困難な症例
- 前立腺癌の手術で下腹部を開腹している場合
- 再発ソケイヘルニアで前術式がPHS法やIliopubic tract repair法やMcVay法の場合
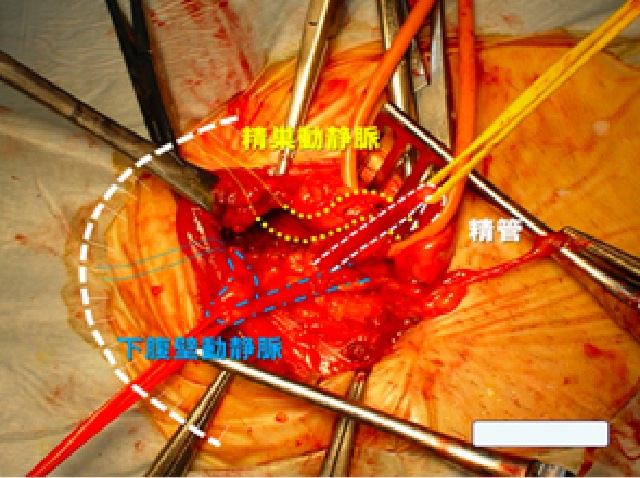
7. 腹腔鏡下ヘルニア修復術
1990年Ger,Schltz,Arreguiらが報告して以来現在にいたります。
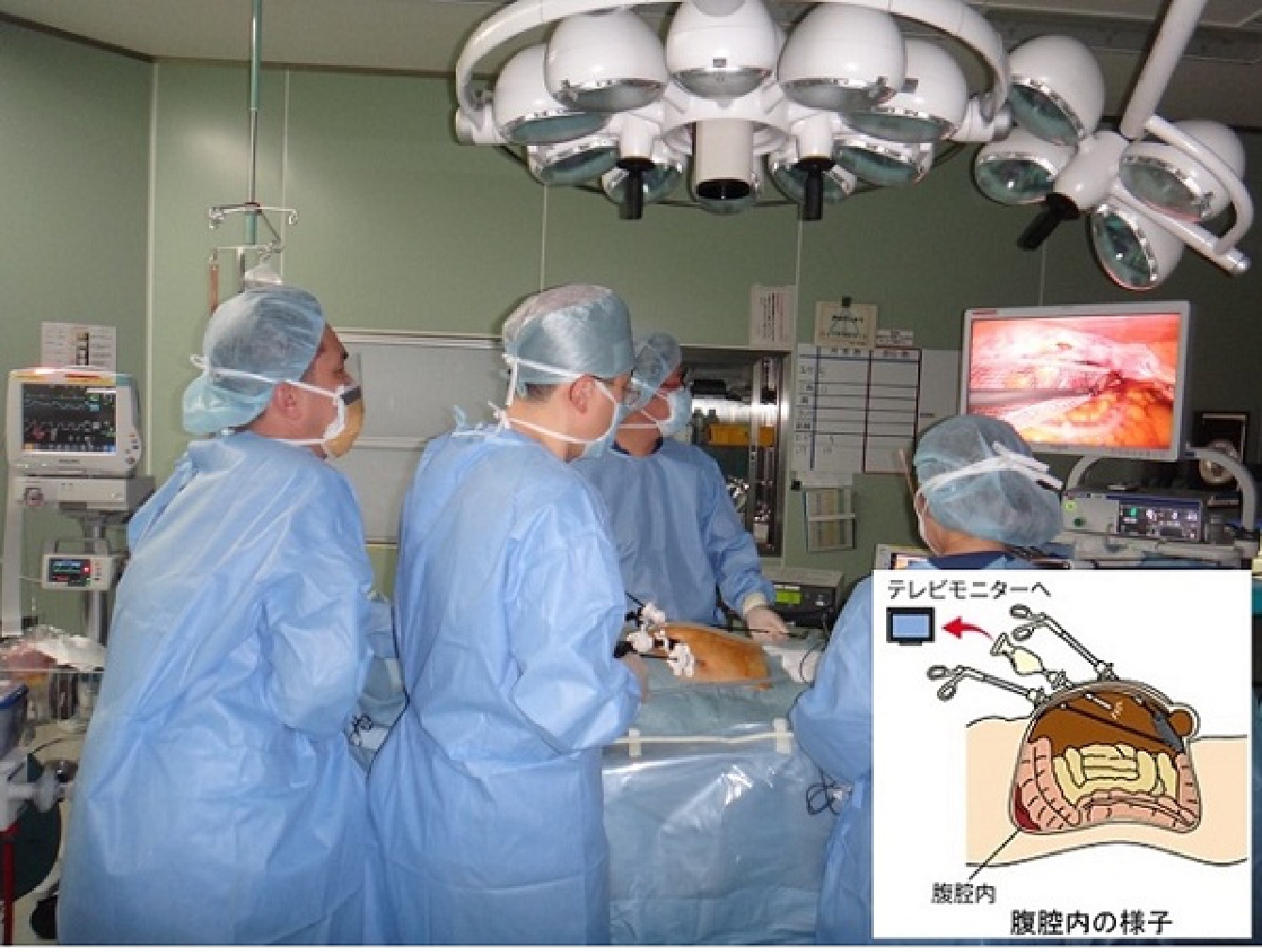
お腹に3か所の孔(あな)をあけてカメラと鉗子を挿入し、お腹の映像をテレビモニターで見ながら手術するのが腹腔鏡下ヘルニア修復術(TAPP、ラパヘル)です。
腹腔鏡を用いてヘルニアの穴を確認して、腹膜と筋肉の間に補強材、メッシュをおいて固定します。腹腔鏡手術ではそけいヘルニアになりやすい5つの弱い部分(内そけいヘルニア、外そけいヘルニア、大腿ヘルニア、外側三角部、閉鎖管部)を全てしっかりと覆うことができます。
当院では積極的に本手術を行っています。これからの手術の主流となると考えられます。
再発ヘルニアにも本手術を行っております。
自分のヘルニアについて、腹腔鏡手術の適応があるか、担当医とよく相談して決めることが大事です。

腹腔鏡下手術のメリット
- 術後早期の疼痛の軽減(従来の手術に比べて何分の一くらいの痛みで済みます)
- 創が小さく美容的
- 慢性疼痛(1年以上)の減少
- 術後早期の社会復帰が可能
- 複雑なヘルニア(合併する複数のヘルニア、反対側のヘルニア)の診断が容易
- 両側ヘルニアでも同一創で手術が可能
- 嵌頓ヘルニアの嵌頓臓器の同定と壊死の有無の評価が容易
- 再発ヘルニアでもヘルニア門の同定が容易(前回の手術による瘢痕の剥離が不要)
腹腔鏡下手術のデメリット
- 必ず全身麻酔で行う必要がある(従前手術は腰椎麻酔)
- 従前の手術と比較すると手術時間が長くかかる
- 従前の手術と比較すると費用が高くなる
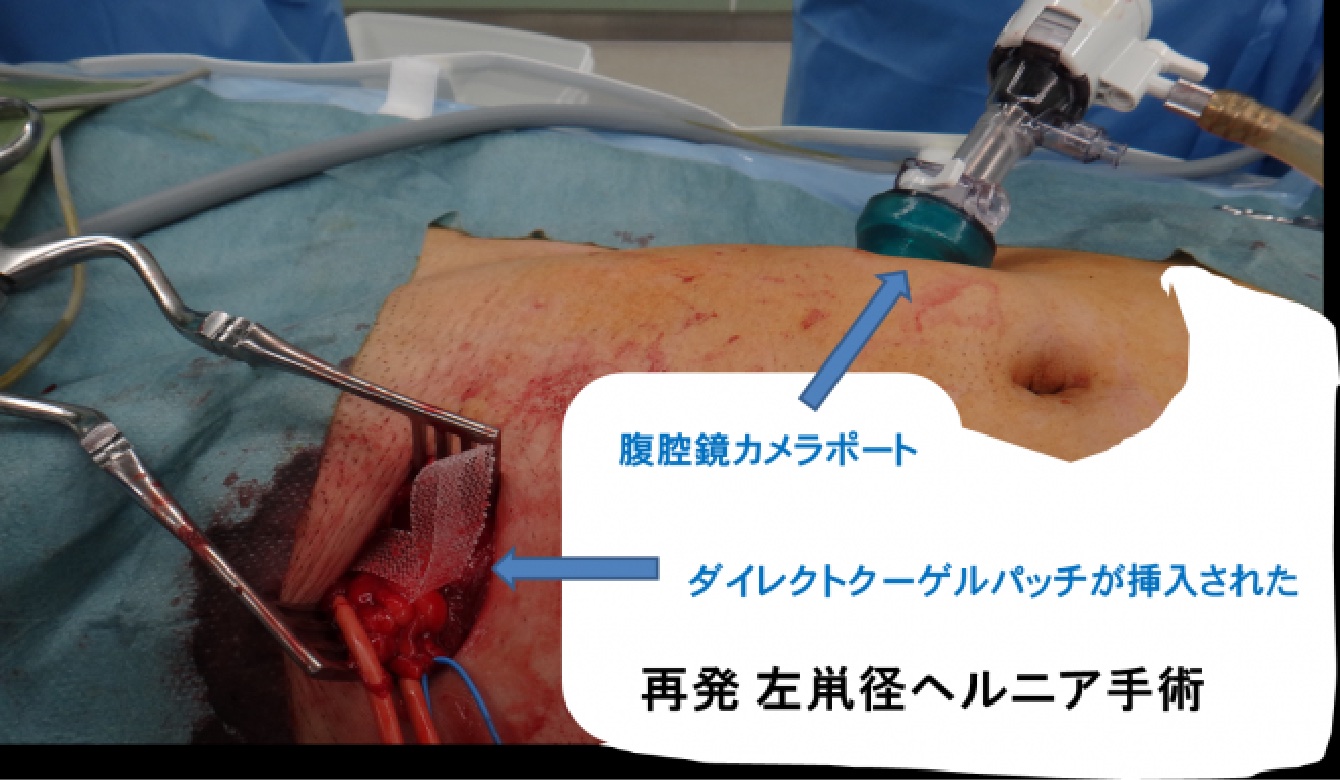
8. ハイブリッド手術(Hybridoperation)
再発ヘルニアを対象に行っています。
臍部などから腹腔鏡を挿入し、再発部位を腹腔内から詳細に観察します。ヘルニア門の位置・大きさ、前回の手術のメッシュの展開状況などをチェックします。
次に前方アプローチ・直視下手術を行い、最後に再気腹し腹腔鏡で修復状態を確認して終了します。
手術創
皮膚創は形成外科式に縫合するため、抜糸の必要もなく、傷跡もきれいに仕上がります。
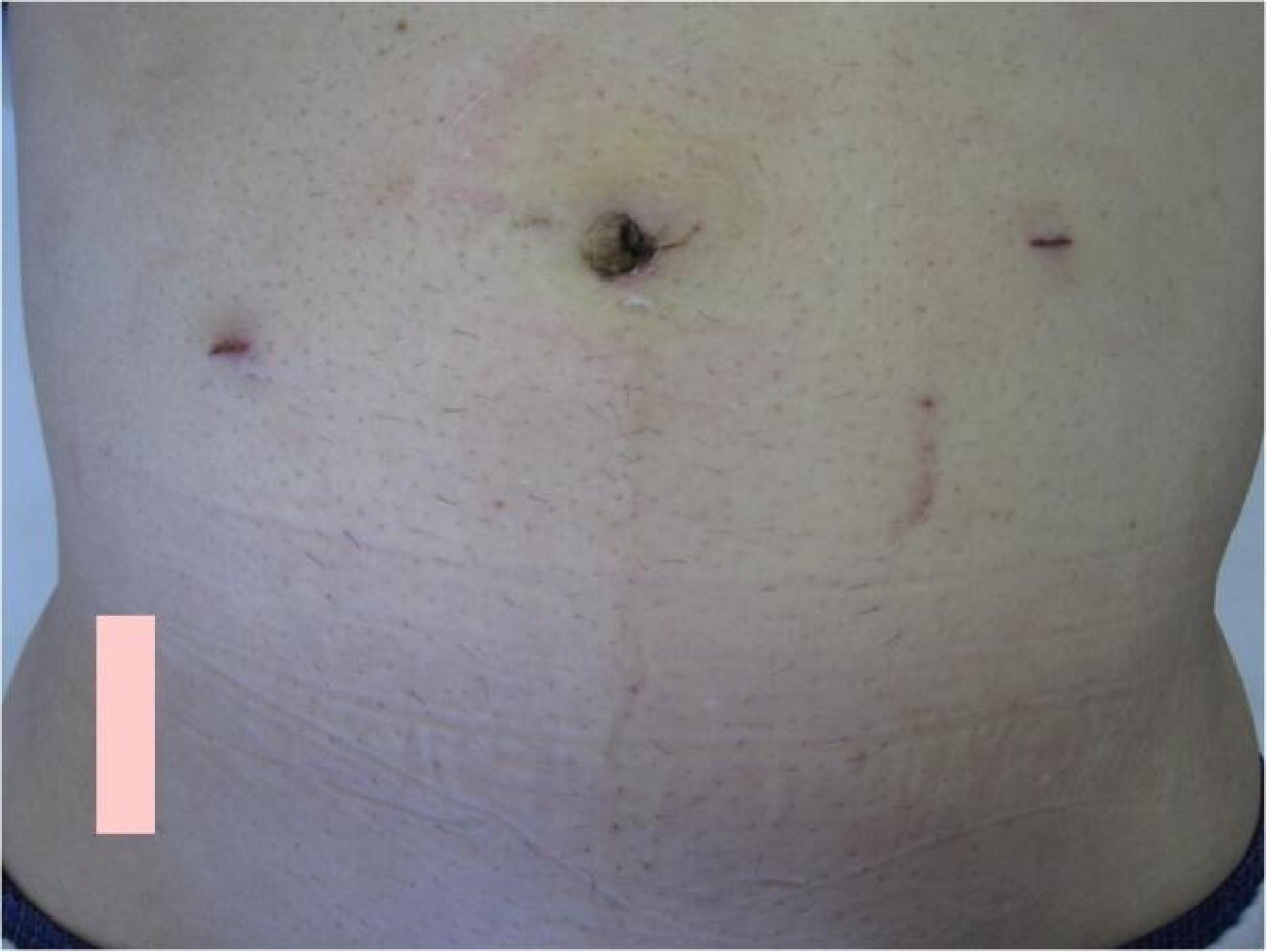
術後一週間の傷(お臍の中の傷と両脇の5mmの傷(計3か所)
鼠径部の傷はありません。
入院期間について
当院では3泊4日入院を原則としています。手術前日に入院していただき、手術後2日目に退院となります。退院後はシャワー入浴が可能です。在宅療養は退院後3~7日必要です。
入院費用
入院費用についてはお一人ごとに違いがありますので、詳細は医事室にご相談ください。
腹腔鏡下ヘルニア修復術の場合(3泊4日)、3割負担の方は約15万円。1割負担の方は約5万円が必要です。
説明書・同意書 内容抜粋
治療
根本的な治療は手術以外にありません。
- ソケイヘルニア根治術:ヘルニアの脱出する袋を縛り、メッシュ(人工の網)を用い、 ゆるくなった支持組織を補強します。
- 合併症および注意点:出血、痛み、違和感、感染、血腫・漿液腫、再発
麻酔
根本的な治療は手術以外にありません。
- 腰椎麻酔:麻酔剤を腰から注入し下半身の痛みを取ります。
- 合併症:痛み、しびれ
再発
初回の手術の場合、再発率は1%程度です。
術後の安静
- 術後1週間は自宅療養(安静)が必要です。(通勤電車、長距離の歩行は不可。)
- 激しい運動は術後3ヶ月以降からOK。
術後の通院
1ヶ月、3ヶ月、6ヶ月、12ヶ月の時期に外来で診察を受けてください。
